Capítulo 18. Del estigma a la normalización. Los opuestos del sobrepeso y la obesidad
Capítulo 18. Del estigma a la normalización. Los opuestos del sobrepeso y la obesidad
Adiel Agama Sarabia1
Yolanda Flores Peña2
Resumen
El sobrepeso y la obesidad son problemas multifactoriales que tienen múltiples implicaciones personales, culturales y sociales tanto para la persona que presenta exceso de peso, así como para aquellas que lo rodean. El presente trabajo aborda dos posturas opuestas que contribuyen a la misma problemática del incremento del peso. La primera es la estigmatización, la cual se entiende como la devaluación social y denigración de personas con exceso de peso y contribuye a la generación de prejuicios hacia ellas. Las tres figuras principales que impulsan el estigma sobre el peso son: los padres, los pares y los medios de comunicación. El estigma tiene un impacto directo en la persona, ya que puede generar baja autoestima, insatisfacción corporal, depresión, ansiedad y trastornos alimenticios. En las personas alrededor de un individuo con exceso de peso el estigma favorece la aparición de conductas antiobeso y prejuicios como la falta de voluntad para mejorar su salud, falta de disciplina, señalarlos como personas flojas o irresponsables.
La segunda postura es la normalización que implica la incapacidad de identificar apropiadamente a las personas con exceso de peso. Se ha identificado que la persona tiende a minimizar su situación y a considerarse por niveles más bajos del peso de lo que realmente presenta, situación que se observa principalmente en madres y padres de familia al no poder identificar adecuadamente el sobrepeso u obesidad de sus hijos, situación que se ha observado se podría presentar incluso en el personal de salud, generando situaciones de retraso en la atención y a normalizar los estados de sobrepeso y obesidad. Ambos elementos impactan de manera negativa en el adecuado manejo de estos problemas de salud, ya que, en ambas situaciones, el estigma y la normalización del sobrepeso-obesidad favorecen el incremento del peso, generan entornos inadecuados con repercusiones en la percepción del peso corporal y autoestima, así como un manejo inadecuado de estos pacientes y sus necesidades reales de atención por parte del personal de salud.
Palabras clave: estigma, normalización, sobrepeso, obesidad.
Introducción
El presente abordaje de la estigmatización y la normalización visual del sobrepeso y obesidad, proporcionan un acercamiento a dos fenómenos opuestos que se presentan ante este problema de salud y que tienen implicaciones directas en el estado físico, emocional, psicológico y social de los afectados. Nos permite explorar las circunstancias socioculturales alrededor de las dinámicas circunscritas en las interrelaciones de la persona con sobrepeso y obesidad, para comprender por qué el señalamiento, y al mismo tiempo invisibilizar el problema, lo cual genera el mismo resultado que es el incremento del peso en las personas que los padecen.
Es claro que ambas posturas influyen en la perspectiva de las personas que presentan sobrepeso y obesidad, sin embargo, también se ven involucradas personas con las que ellos interactúan diariamente en su vecindario, en la escuela, el trabajo e instituciones de salud, mediante los vecinos, los amigos o pares e inclusive el propio personal de salud presenta actitudes identificadas con ambas posturas teóricas. Lo cual repercute en el retraso, limitación o falta de atención adecuada del problema de salud; por lo cual el presente trabajo tiene por objetivo caracterizar los elementos que influyen en la estigmatización y normalización ante el sobrepeso y obesidad, así como las repercusiones que generan en la persona que los presenta, en las personas con las que convive y el personal de salud.
Así como presentar los instrumentos mayormente utilizados para su evaluación que le permitan al personal de salud realizar una valoración más objetiva de ambas circunstancias y minimizar su presencia al prestar atención al cuidado a su salud.
Material y métodos
Se realizó una revisión de la literatura siguiendo los lineamientos establecidos en prisma. Se realizó la búsqueda en las bases de datos: PubMed, cinhal y Scopus. Se emplearon los conceptos de búsqueda (theory) and (theoretic principles) or (stigma) or ((prejudice) or (bias) and ((overweight)) and (obesity)) and (evaluation). Los criterios de elegibilidad fueron estudios no mayores a 10 años a texto completo, que establecieran los aspectos conceptuales o teóricos dentro de los cuales se centran y definen los elementos teóricos, estructurales y conceptuales, los factores relacionados y los instrumentos de evaluación del estigma sobre el peso y las características correspondientes. Al realizar la búsqueda se identificaron un total de 815 artículos al eliminar los duplicados quedaron un total de 336, al evaluar el título y resumen se incluyeron un total de 95 para análisis a texto completo. Finalmente se incluyeron 30 artículos en la revisión.
Resultados
El estigma del peso
Dado el crecimiento de la obesidad como problema de salud mundial, también lo han hecho las patologías asociadas con ella. Tradicionalmente se abordan las afectaciones fisiológicas, que adicionalmente conllevan una serie de aflicciones psicológicas y emocionales, así como los estereotipos, prejuicios (Fulton y Srinivasan, 2021) asociados a la persona que presenta obesidad, lo cual genera, en las personas de alrededor, un estigma o prejuicio relacionado con el peso (Obara et al., 2018), que se va a manifestar incluso de manera inconsciente, entre aquellos que interactúan con la persona que presenta sobrepeso u obesidad. De acuerdo con el Consenso Internacional, el estigma sobre el peso se refiere a la: “devaluación social y denigración de los individuos por su exceso de peso, lo cual puede dirigir hacia actitudes negativas, estereotipos, prejuicios y discriminación” (Rubino et al., 2020).
La presencia de entornos hostiles dónde se vive este estigma está presente en múltiples circunstancias que se establecen a través de las relaciones interpersonales, que van desde el propio hogar de la persona (Farhangi et al., 2017), y es generado por parte de los propios padres y madres o familiares cercanos; también se puede observar en el vecindario o lugar de residencia, en la escuela, en el lugar de trabajo (Cheng et al., 2018) e incluso en las instituciones de salud (Rubino et al., 2020).
El impacto del estigma asociado al peso es tal que diversos autores como Crandall (1994) lo han señalado como un tipo de prejuicio simbólico equiparable al racismo o al rechazo social que sufren personas sin hogar o vagabundos. Lo cual genera actitudes antiobeso, en las cuales se les atribuyen características basadas en prejuicios, como señalar que la persona con sobrepeso u obesidad está en esa circunstancia por falta de determinación (Crandall, 1994) o que el sobrepeso es una característica que la persona puede controlar a voluntad (Farhangi et al., 2017; Johnstone y Grant, 2019) realizando cambios sencillos en su dieta y actividad física (Nature Review, 2020).
Otras características, atribuidas por el estigma y las actitudes antiobeso, son el creer que son personas flojas, con falta de carácter, que tienen bajos niveles de inteligencia, que no poseen ningún tipo de atractivo (World Obesity, 2021) y que son personas con poca disciplina y falta de fuerza de voluntad (Rubino et al., 2020).
En el caso particular de los adolescentes y adultos jóvenes entre los 17-21 años de edad, resulta particularmente relevante por múltiples razones, la primera de ellas, es la edad en la que se encuentran. Durante esta etapa de desarrollo los adolescentes están en un proceso de transición entre la infancia y la vida adulta, lo que implica cambios no sólo emocionales, sino actitudinales y de comportamientos que determinarán muchos de sus hábitos de salud durante su vida adulta (Sharkey et al., 2020).
Influencia tripartita del estigma
Para tratar de explicar las relaciones y los elementos que influyen en el desarrollo del estigma sobre el peso, múltiples autores emplean el modelo de influencia tripartita, originalmente propuesto por Thompson, quién plantea que los individuos están influenciados principalmente por tres agentes sociales: los medios de comunicación, los padres y los pares (Carvalho y Ferreira, 2020; Hardit y Hannum, 2012) ya que son ellos los principales promotores de los ideales culturales sobre la apariencia.
De acuerdo con el modelo de influencia, el estigma relacionado al peso tiene un gran impacto en la vida de los adolescentes y adultos jóvenes, debido a que los prejuicios y actitudes están asociados o influenciados por aspectos sociales y culturales, principalmente dados por los estereotipos de belleza y del cuerpo (Shin et al., 2017; Xu et al., 2010). En muchos casos motivados o promovidos por los medios de comunicación, el cine, la televisión y la publicidad (Cheng et al., 2018).
Esta influencia ha impactado en múltiples países dónde culturalmente se tenían estándares de belleza distintos a los impuestos por la cultura occidental, como es el caso de los países africanos en los cuales, anteriormente se consideraba al cuerpo robusto como el ideal de belleza, y era asociado con un mejor estatus social, sin embargo, en la actualidad se buscan cuerpos delgados más acordes a los estándares occidentales, este fenómeno se observa especialmente entre los jóvenes y mayor medida en las mujeres (Amenyah y Michels, 2016).
Otra región que está presentando circunstancias similares es Asia. En estos países tradicionalmente se es delgado, pero con el ingreso de la comida rápida en sus culturas, se ha incrementado el sobrepeso y la obesidad, generando cambios en los estándares culturales del cuerpo, siendo los jóvenes a quienes impacta en mayor medida, y son ellos quines están modificando patrones de conducta para alcanzar estándares de belleza de una cultura ajena a la propia (Cheng et al., 2018; Tsai et al., 2019; Xu et al., 2010).
Esto a su vez está generando circunstancias de insatisfacción con el propio cuerpo (Hardit y Hannum, 2012; Shin et al., 2017; Xu et al., 2010) circunstancia que se presenta en mayor medida durante etapas tempranas de la adolescencia y principalmente en las mujeres, en algunos casos desde edades tan tempranas como los 11-12 años de edad (Lev-Ari et al., 2014), y se intensifica hacia los 15-17 años, algunos autores señalan que esta insatisfacción se “estabiliza” el iniciar la vida adulta, otros refieren que puede seguir incrementándose la sensación de insatisfacción corporal hasta la edad adulta (Bucchianeri et al., 2013; Fredrickson et al., 2013).
Por su parte, en los hombres la insatisfacción del cuerpo puede iniciarse durante la mitad de la adolescencia y tiende a disminuir hacia la edad adulta, sin embargo, no existe un consenso en el que se supere esta sensación de insatisfacción conforme se completa la transición hacia la vida adulta (Bucchianeri et al., 2013) y tampoco existe certeza de cómo se modifica (en mayor o menor medida) o si permanece estable esta insatisfacción a lo largo de la vida de los hombres (Quittkat et al., 2019).
Aunque la insatisfacción del cuerpo se presenta en ambos sexos, existen ciertas diferencias entre estos. Se ha identificado que, en particular, las mujeres se preocupan mayormente por su imagen y peso, buscando adelgazar o reducir tallas, mientras que los hombres buscan “moldearlo” generando o incrementando su masa muscular (Calzo et al., 2012; McCabe et al., 2010).
Esta preocupación creciente sobre la imagen corporal y la presión social connotan de estigmatización a las personas con sobrepeso y obesidad, generando una serie de actitudes anti-obeso, que propician circunstancias emocionalmente ásperas, especialmente durante la adolescencia, ya que pueden llegar a generar situaciones de bullying, depresión, ansiedad, baja autoestima (McCabe et al., 2010; Shin et al., 2017), trastornos alimenticios y cosificación del cuerpo (Lev-Ari et al., 2014).
Otro elemento que impacta en la estigmatización del peso es la actitud parental ante el sobrepeso u obesidad, ya que los padres pueden incidir de manera positiva o negativa en sus hijos adolescentes, dado que los mensajes de estigmatización por parte de ellos tienen un efecto particularmente poderoso en cómo los jóvenes visualizan sus propios cuerpos (Pearl et al., 2018) también ejercen influencia en el desarrollo del autoestima y en los afectos positivos que generan sobre sí mismos, ya que se ha identificado en aquellos adolescentes que son molestados o sufren burlas sobre su peso, por parte de sus propios padres o algún miembro de la familia, que generan en mayor medida insatisfacción corporal (Hardit y Hannum, 2012; Shin et al., 2017)
Por último, señalaremos la influencia de los pares como un elemento primordial en el desarrollo del estigma sobre el peso, ya que las relaciones sociales dentro de la juventud determinan patrones de comportamiento y conducta, asimismo, funcionan como elementos de comparación entre los jóvenes para identificarse como parte del grupo social al que pertenecen, así como a las expectativas sociales y de sí mismos del ideal cultural sobre su cuerpo y su peso (Fredrickson et al., 2013; Hardit y Hannum, 2012).
Estos estándares culturales y sociales, aunado al desarrollo de un estigma del sobrepeso y obesidad, modifican la percepción que tienen los jóvenes sobre sus propios cuerpos, particularmente se ha identificado que las mujeres tienden a sobre estimar su peso corporal, mientras que los hombres tienden a minimizarlo, generando que ellas se visualicen con un mayor peso al que realmente presentan y por el contrario, los hombres tienden a considerarse en un peso adecuado cuando en realidad pueden estar presentando algún grado de sobrepeso u obesidad (Fredrickson et al., 2013; Xie et al., 2006)
Este tipo de alteración de la percepción sobre el peso corporal secundario al estigma se ha observado incluso en profesionales de la salud, lo cual implica que incluso al buscar o solicitar apoyo dentro del propio sistema de salud, las personas con sobrepeso y obesidad pueden sufrir discriminación o un trato diferente al resto de personas debido a su condición de salud (Elboim-Gabyzon et al., 2020; Obara et al., 2018; Rubino et al., 2020).
En estudios realizados en estudiantes de nutrición, se han identificado prejuicios y tipificaciones de las personas con obesidad que son característicos del estigma del peso, por ejemplo, se les atribuye un peor estado de salud, con disciplina y autocuidado menores a los que en realidad tienen, siendo aún peor en mujeres, en comparación con los hombres con sobrepeso y que los hombres y mujeres con Índice de Masa Corporal (IMC) normal según los criterios internacionales, únicamente por presentar sobrepeso u obesidad (Obara et al., 2018).
En un estudio en el cual participaron estudiantes de psicología se identificaron sensaciones de distanciamiento hacia las personas con sobrepeso u obesidad, se observó un trato diferenciado hacia ellos basado en representaciones estereotípicas negativas como pereza e indisciplina que además son reforzados en las campañas de salud, dónde las imágenes empleadas representan dichos estereotipos que fomentan aún más el estigma percibido (Johnstone y Grant, 2019).
Dentro de los entornos de salud, se ha observado la existencia del estigma sobre el peso por parte de cardiólogos, endocrinólogos, enfermeras (Usta et al., 2021) y personal relacionado con la atención y manejo de la obesidad, además de los nutriólogos y psicólogos, antes mencionados; en el caso de EUA se identificó que aproximadamente entre el 40-50% de los pacientes experimentaron algún grado de estigma mientras recibían atención dentro instituciones de salud, y de ellos el 20% reportó niveles muy altos (Rubino et al., 2020).
Por lo cual surgió la campaña para detener procesos de estigmatización en estas personas, ya que no sólo se favorecen los prejuicios sobre ellos, además dificultan la atención de otras enfermedades relacionadas con la obesidad como es la diabetes, la hipertensión y enfermedades cardiovasculares, entre otras; además de generar problemas emocionales, de autoestima y violencia en contra de las personas con sobrepeso y obesidad. Por lo que estas personas no sólo son discriminadas, incluso llegan a presentarse afectaciones de derechos sociales y derechos humanos (Nature Reviews, 2020; Rubino et al., 2020; World Obesity, n.d.).
En conjunto, todos estos elementos refuerzan la idea, en la mente de las personas con sobrepeso y obesidad, que los prejuicios y preconceptos atribuidos a ellos son verdades, lo cual como ya mencionamos, genera y sustenta el estigma sobre el peso, teniendo repercusiones psicológicas, emocionales y actitudinales en la vida de las personas, que contrariamente a lo que se puede pensar, el estigma favorece el incremento del problema de obesidad (Carvalho y Ferreira, 2020; Hardit y Hannum, 2012; McCabe et al., 2010; Rubino et al., 2020; Tomiyama et al., 2018).
Normalización visual del sobrepeso y la obesidad
En contraparte, existe otra postura teórica sobre la percepción del sobrepeso y la obesidad. Ésta es la teoría de la normalización visual que se sustenta en dos puntos centrales: (1) la evaluación del estado del peso se basa en normas visuales del peso corporal, (2) las normas visuales corporales se conforman por la exposición a un determinado tipo de cuerpo en el entorno del día a día del observador (Robinson, 2017).
En el planteamiento de esta teoría se destacan situaciones en las que las personas tienden a minimizar el estatus del peso corporal, Robinson (2017) identificaron circunstancias específicas reportadas en múltiples investigaciones sobre percepción del peso corporal de las personas dentro de las cuales se destacan las siguientes: las personas tienden a minimizar su propio peso corporal en aquellos que tienen un peso normal, sobre peso y obesidad, considerando que es menor a lo que en realidad presentan. Este fenómeno se presenta de manera consistente en diferentes clases sociales, grupos étnicos y etapas de desarrollo (niños, adolescentes, adultos jóvenes y adultos maduros).
Otro aspecto a destacar es el hecho de que aquellas personas que se encuentran en los límites de la clasificación de acuerdo al IMC se consideran a sí mismos como de un nivel menor al que se encuentran, por ejemplo, aquellas personas que tienen un IMC de más de 25, quienes se reportan con peso adecuado, o aquellos con un IMC de 30 que ya se considera obesidad, se concibe sólo con sobrepeso (Oldham y Robinson, 2018; Robinson, 2017).
Este mismo fenómeno se observa en los padres de niños con sobrepeso y obesidad, ya que tampoco logran identificar adecuadamente el peso de sus hijos, siempre tendiendo a la minimización, y es mayormente observado a menor edad de los hijos (2-5 años), aunque esta desviación de la percepción disminuye con la edad de los hijos, se ha observado que sigue presente durante la adolescencia y en adultos jóvenes. El problema no sólo se observa entre familia, sino incluso al evaluar el peso de otras personas sin relación afectiva o familiar, e incluso se presenta en el personal de salud al evaluar el sobrepeso y obesidad de los pacientes (Robinson, 2017).
La primera de las posibles explicaciones del por qué se presenta este fenómeno es la falta de un referente de comparación visual, es decir, con el incremento del sobrepeso y la obesidad a nivel mundial, cada vez es más frecuente observar personas con este problema, lo cual inconscientemente convierte este tipo de cuerpos en la “norma”, lo cual concuerda con resultados observados en entornos dónde hay predominantemente más personas con sobrepeso, se evalúan con peso normal (Oldham y Robinson, 2018; Robinson, 2017).
La segunda explicación está directamente relacionada con la anterior, implica que al estar más expuesto a personas con sobrepeso y obesidad, visualmente se realiza un ajuste de lo que se considera normal con relación al tamaño corporal, por lo que se vuelve aún más complicado para el observador identificar adecuadamente el estatus del peso de alguien más o de sí mismos (Oldham y Robinson, 2018; Robinson, 2017).
Lo anterior genera problemas adicionales al manejo adecuado del sobrepeso y la obesidad a nivel social, cultural y dentro de las instituciones de salud, ya que en primer lugar la persona no se asume a sí misma como obesa o con sobrepeso, lo cual retarda el hecho de asistir a consulta médica o de nutrición, culturalmente se normaliza el ver cuerpos más grandes lo cual se refuerza la idea que ese peso es la norma y finalmente a nivel de instituciones de salud, el no identificar adecuadamente a una persona con sobrepeso u obesidad, minimiza la relevancia que da el personal de salud a su atención dietética, de control de peso o de promoción de hábitos alimenticios saludables (Robinson, 2017).
Instrumentos de evaluación del estigma y la normalización visual
Ambos planteamientos teóricos han requerido del desarrollo de instrumentos de evaluación acordes a cada uno de los fenómenos para poder ser comprobados empíricamente a través de investigaciones que sustenten la influencia, relación e impacto de sus componentes en la percepción del sobrepeso y obesidad. En cuanto al estigma sobre el peso, existen varios instrumentos que se emplean para su evaluación entre ellos podemos mencionar la Escala de Creencias sobre Personas Obesas o baop (por sus siglas en inglés, Beliefs about Obese Persons Scale), la cual evalúa el nivel de creencia de un individuo sobre si la obesidad es controlable. Se compone de 8 items con respuesta tipo Likert que van de −3 (completamente en desacuerdo) hasta +3 (completamente de acuerdo). El puntaje se encuentra en un rango de 0 a 48, para eliminar los valores negativos, al resultado final se le deben sumar 24 puntos (Dedeli et al., 2014; Elboim-Gabyzon et al., 2020; Tsai et al., 2019; Usta et al., 2021). Puntajes bajos indican que la persona cree que la obesidad es una condición controlable, lo cual está relacionado con prejuicios sobre el peso (Cheng et al., 2018).
Otro instrumento que evalúa el estigma es la Escala de Internalización del Prejuicio del Peso o WBIS (por sus siglas en inglés Weight Bias Internalization Scale) (Cheng et al., 2018; Hilbert et al., 2014; Lee & Dedrick, 2016), el cual consta de 11 ítems que evalúan las creencias sobre los estereotipos y autoafirmaciones negativas sobre las personas con sobrepeso y obesidad, y si estos aplican para sí mismos. Las opciones de respuesta son en escala tipo Likert que van de 1 (completamente en desacuerdo) al 7 (completamente de acuerdo). Los puntajes altos se asocian con estigma sobre el peso. Las áreas que evalúa son la aceptación o el rechazo del estatus de su peso, valor personal percibido, facilidades en la vida, apariencia publica, interacción social y el reconocimiento de la existencia de injusticias por estigmas del peso (Durso y Latner, 2008; Lillis et al., 2010).
El inventario de situaciones de estigmatización es otro instrumento que se emplea para la evaluación del estigma del peso, en este caso, existe una adecuación al español, realizada en Chile (Ortiz y Gómez-Pérez, 2019)el cual es una modificación en Australia (Vartanian, 2015). Este instrumento cuenta con un total de 10 preguntas que evalúan situaciones de la vida diaria que son susceptibles de estigma (ejemplo: los niños se burlan de mí por mi peso), cuentan con opciones de respuesta tipo Likert de 8 puntos que van del 0 (nunca) al 7 (siempre).
El último instrumento que presentaremos, que ha sido ampliamente utilizado para la evaluación del estigma es el Cuestionario de Actitudes Anti-Obesidad o atop (por siglas en inglés Anti-fat Attitude Questionnaire) (Crandall, 1994; Magallares y Morales, 2014; Reinka et al., 2021). Este instrumento cuenta con tres dominios a evaluar: desagrado, miedo y fuerza de voluntad. Las opciones de respuesta son de tipo Likert que van del 1 (completamente en desacuerdo) al 10 (completamente de acuerdo), en la interpretación se consideran los puntajes elevados a presencia de estigma del peso.
Con relación a la evaluación de la normalización visual se han empleado técnicas de identificación de los grados de obesidad (< 18.5 bajo peso, 18.5-24.9 normal, 25-29.9 sobrepeso, > 30 obesidad) (ocd, 2021) mediante fotografías estandarizadas y validadas sobre escalas corporales de incremento de imc que van desde bajo peso hasta obesidad grado III.
Figura 1. Escala de imc estandarizada por imagen
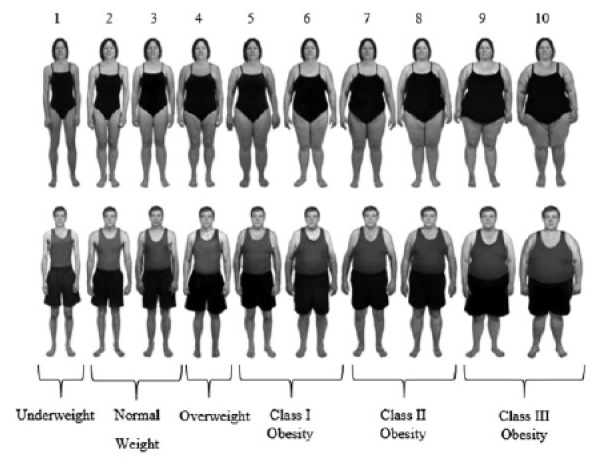
Nota: Adaptado de Oldhman y Robinson. Visual body size norms and the under-detection of overweight and obesity, 2017.
Conclusiones
El estigma y la normalización visual generan un enfoque diferente y hasta antagónico de la perspectiva que se tiene sobre las personas con sobrepeso y obesidad. Mientras que el estigma favorece el señalamiento y resaltar las características negativas y los prejuicios asociados, social y culturalmente, a los que presentan este problema de salud. La normalización visual genera el efecto opuesto al minimizar, ocultar a la vista o asimilar de manera natural el sobrepeso como algo normal de la sociedad actual.
La incapacidad de identificar apropiadamente el exceso de peso en uno mismo, en otros o en los propios hijos, sin importar la edad, el estado de desarrollo o el origen étnico de la persona, puede ser explicada por la relación que existe entre el estigma y la normalización, ya que —como lo señala Robinson (2017)— la persona al ser consciente de su realidad corporal se identifica como parte de un grupo social estigmatizado, lo cual lo sitúa en una situación de conflicto personal y emocional, la cual es inconscientemente evadida por la persona.
La normalización visual esta principalmente explicada por la relación entre la exposición y la percepción, ya que, a mayor exposición o convivencia con personas con cuerpos de mayor peso, se realiza un reajuste visual y de representación mental, en el cual se adopta como normal el sobrepeso y la obesidad. La estigmatización genera actitudes antiobesidad en tres niveles: personal, familiar y social, lo cual genera ambientes y relaciones dónde se discrimina a las personas con sobrepeso y obesidad, tanto en su vivienda, fuera de casa y en centros de atención a la salud.
Incluso el personal de salud como médicos, enfermeras, nutriólogos y psicólogos que trabajan de manera directa en la atención de personas con sobrepeso y obesidad son afectados por el estigma y la normalización. Esto impacta directa y negativamente en la atención a la salud que proporcionan. Conocer los principios y mecanismos involucrados en el desarrollo del estigma y la normalización, así como los principales instrumentos para su medición, permite concientizar a la sociedad y al personal de salud sobre las implicaciones y repercusiones que ambas posturas generan. Aunque la normalización y el estigma generan enfoques antagónicos sobre cómo se percibe a las personas con sobrepeso y obesidad, ambas generan un incremento en el peso de estas personas, agudizando aún más este problema de salud mundial.
Bibliografía
Amenyah, S. D., y Michels, N. (2016). Body Size Ideals, Beliefs and Dissatisfaction in Ghanaian Adolescents: Sociodemographic Determinants and Intercorrelations. Public Health, 139, 112-120. https://doi.org/10.1016/j.puhe.2016.05.012
Bucchianeri, M. M., Arikian, A. J., Hannan, P. J., Eisenberg, M. E., y NeumarkSztainer, D. (2013). Body Dissatisfaction from Adolescence to Young Adulthood: Findings from a 10-Year Longitudinal Study. Body Image, 10(1), 1-7. https://doi.org/10.1016/j.bodyim.2012.09.001
Calzo, J. P., Sonneville, K. R., Haines, J., Blood, E. A., Field, A. E., y Austin, S. B. (2012). The Development of Associations among Body Mass Index, Body Dissatisfaction, and Weight and Shape Concern in Adolescent Boys and Girls. Journal of Adolescent Health, 51(5), 517-523. https://doi.org/10.1016/j.jadohealth.2012.02.021
Carvalho, P. H. B. de, y Ferreira, M. E. C. (2020). Disordered Eating and Body Change Behaviours: Support for the Tripartite Influence Model among Brazilian Male University Students. Ciência & Saúde Coletiva, 25(11), 4485-4495. https://doi.org/10.1590/1413-812320202511.35572018
cdc. (2021). Cómo evaluar su peso. Peso saludable. DNPAO/CDC. https://www.cdc.gov/healthyweight/spanish/assessing/index.html
Cheng, M. Y., Wang, S. M., Lam, Y. Y., Luk, H. T., Man, Y. C., y Lin, C. Y. (2018). The Relationships between Weight Bias, Perceived Weight Stigma, Eating Behavior, and Psychological Distress among Undergraduate Students in Hong Kong. Journal of Nervous and Mental Disease, 206(9), 705-710. https://doi.org/10.1097/NMD.0000000000000869
Crandall, C. S. (1994). Prejudice Against Fat People: Ideology and Self-Interest. Journal of Personality and Social Psychology, 66(5).
Dedeli, O., Aybarc Bursalioglu, S., Deveci, A., y Dedeli Adress, O. (2014). Validity and Reliability of the Turkish Version of the Attitudes Toward Obese Persons Scale and the Beliefs about Obese Persons Scale. Clinical Nursing Studies, 2(4). https://doi.org/10.5430/cns.v2n4p105
Durso, L. E., y Latner, J. D. (2008). Understanding Self-Directed Stigma: Development of the Weight Bias Internalization Scale. Obesity, 16(S2), S80-S86. https://doi.org/10.1038/OBY.2008.448
Elboim-Gabyzon, M., Attar, K., y Peleg, S. (2020). Weight Stigmatization among Physical Therapy Students and Registered Physical Therapists. Obesity Facts, 13(2), 104-116. https://doi.org/10.1159/000504809
Farhangi, M. A., Emam-Alizadeh, M., Hamedi, F., y Jahangiry, L. (2017). Weight Self-Stigma and Its Association with Quality of Life and Psychological Distress among Overweight and Obese Women. Eating and Weight Disorders, 22(3), 451-456. https://doi.org/10.1007/s40519-016-0288-2
Fredrickson, J., Kremer, P., Swinburn, B., de Silva-Sanigorski, A., y McCabe, M. (2013). Biopsychosocial Correlates of Weight Status Perception in Australian Adolescents. Body Image, 10(4), 552-557. https://doi.org/10.1016/j.bodyim.2013.06.008
Fulton, M., y Srinivasan, V. N. (2021). Obesity, Stigma And Discrimination. StatPearls. https://www.ncbi.nlm.nih.gov/books/NBK554571/
Hardit, S. K., y Hannum, J. W. (2012). Attachment, the Tripartite Influence Model, and the Development of Body Dissatisfaction. Body Image, 9(4), 469-475. https://doi.org/10.1016/j.bodyim.2012.06.003
Hilbert, A., Baldofski, S., Zenger, M., Löwe, B., Kersting, A., y Braehler, E. (2014). Weight Bias Internalization Scale: Psychometric Properties and Population Norms. PLoS ONE, 9(1). https://doi.org/10.1371/JOURNAL.PONE.0086303
Johnstone, G., y Grant, S. L. (2019). Weight Stigmatisation in Antiobesity Campaigns: The Role of Images. Health Promotion Journal of Australia, 30(1), 37-46. https://doi.org/10.1002/hpja.183
Lee, M., y Dedrick, R. (2016). Weight Bias Internalization Scale: Psychometric Properties Using Alternative Weight Status Classification Approaches. Body Image, 17, 25-29. https://doi.org/10.1016/J.BODYIM.2016.01.008
Lev-Ari, L., Baumgarten-Katz, I., Zohar, A. H., y Lev-Ari, L. (2014). Mirror, Mirror on the Wall: How Women Learn Body Dissatisfaction. Eating Behaviors, 15(3), 397-402. https://doi.org/10.1016/j.eatbeh.2014.04.015
Lillis, J., Luoma, J. B., Levin, M. E., y Hayes, S. C. (2010). Measuring Weight Self-Stigma: The Weight Self-Stigma Questionnaire. Obesity, 18(5), 971–976. https://doi.org/10.1038/OBY.2009.353
Magallares, A., y Morales, J. F. (2014). Spanish Adaptation of the Antifat Attitudes Scale/Adaptación al castellano de la Escala de Actitud Antiobesos. Revista de Psicología Social, 29(3), 563-588. https://doi.org/10.1080/02134748.2014.972707
McCabe, M. P., Ricciardelli, L. A., y Holt, K. (2010). Are there Different Sociocultural Influences on Body Image and Body Change Strategies for Overweight Adolescent Boys and Girls? Eating Behaviors, 11(3), 156-163. https://doi.org/10.1016/j.eatbeh.2010.01.005
Nature Reviews. (2020). Ending Weight Bias and the Stigma of Obesity. Nature Reviews Endocrinology, 16(5), 253. https://doi.org/10.1038/s41574-020-0347-7
Obara, A. A., Vivolo, S. R. G. F., y Alvarenga, M. D. S. (2018). Weight Bias in Nutritional Practice: A Study with Nutrition Students. Cadernos de Saude Publica, 34(8). https://doi.org/10.1590/0102-311x00088017
Oldham, M., y Robinson, E. (2018). Visual Body Size Norms and the Under-Detection of Overweight and Obesity. Obesity Science and Practice, 4(1), 29-40. https://doi.org/10.1002/osp4.143
Ortiz, M., y Gómez Pérez, D. (2019). Psychometric Properties of a Brief Spanish Version of Stigmatizing Situations Inventory. Revista Mexicana de Trastornos Alimentarios, 10(1), 1-9. https://doi.org/10.22201/fesi.20071523e.2019.1.538
Pearl, R. L., Wadden, T. A., Shaw Tronieri, J., Chao, A. M., Alamuddin, N., Bakizada, Z. M., Pinkasavage, E., y Berkowitz, R. I. (2018). Sociocultural and Familial Factors Associated with Weight Bias Internalization. Obesity Facts, 11(2), 157-164. https://doi.org/10.1159/000488534
Quittkat, H. L., Hartmann, A. S., Düsing, R., Buhlmann, U., y Vocks, S. (2019). Body Dissatisfaction, Importance of Appearance, and Body Appreciation in Men and Women Over the Lifespan. Frontiers in Psychiatry, 10. https://doi.org/10.3389/FPSYT.2019.00864
Reinka, M. A., Quinn, D. M., y Puhl, R. M. (2021). Examining the Relationship between Weight Controllability Beliefs and Eating Behaviors: The Role of Internalized Weight Stigma and BMI. Appetite, 164. https://doi.org/10.1016/j.appet.2021.105257
Robinson, E. (2017). Overweight but Unseen: A Review of the Underestimation of Weight Status and a Visual Normalization Theory. Obesity Reviews, 18(10), 1200–1209. https://doi.org/10.1111/obr.12570
Rubino, F., Puhl, R. M., Cummings, D. E., Eckel, R. H., Ryan, D. H., Mechanick, J. I., Nadglowski, J., Ramos Salas, X., Schauer, P. R., Twenefour, D., Apovian, C. M., Aronne, L. J., Batterham, R. L., Berthoud, H. R., Boza, C., Busetto, L., Dicker, D., De Groot, M., Eisenberg, D., …, y Dixon, J. B. (2020). Joint International Consensus Statement for Ending Stigma of Obesity. Nature Medicine, 26(4), 485–497. https://doi.org/10.1038/s41591-020-0803-x
Sharkey, T., Whatnall, M. C., Hutchesson, M. J., Haslam, R. L., Bezzina, A., Collins, C. E., y Ashton, L. M. (2020). Erratum: Effectiveness of Gender-Targeted Versus Gender-Neutral Interventions Aimed at Improving Dietary Intake, Physical Activity and/or Overweight/Obesity in Uoung Adults (Aged 17-35 Years): A Systematic Review and Meta-Analysis. Nutrition Journal, 19(1), 1–20. https://doi.org/10.1186/s12937-020-00605-0
Shin, K., You, S., y Kim, E. (2017). Sociocultural Pressure, Internalization, BMI, Exercise, and Body Dissatisfaction in Korean Female College Students. Journal of Health Psychology, 22(13), 1712-1720. https://doi.org/10.1177/1359105316634450
Tomiyama, A. J., Carr, D., Granberg, E. M., Major, B., Robinson, E., Sutin, A. R., y Brewis, A. (2018). How and Why Weight Stigma Drives the Obesity ‘Epidemic’ and Harms Health. BMC Medicine, 16(1). https://doi.org/10.1186/S12916-018-1116-5
Tsai, M. C., Strong, C., Latner, J. D., Lin, Y. C., Pakpour, A. H., Lin, C. Y., y Wang, S. M. (2019). Attitudes Toward and Beliefs about Obese Persons across Hong Kong and Taiwan: Wording Effects and Measurement Invariance. Health and Quality of Life Outcomes, 17(1). https://doi.org/10.1186/s12955-019-1198-6
Usta, E., Bayram, S., y Akkaş, Ö. A. (2021). Perceptions of Nursing Students about Individuals with Obesity Problems: Belief, Attitude, Phobia. Perspectives in Psychiatric Care, 57(2), 777-785. https://doi.org/10.1111/PPC.12613
Vartanian, L. R. (2015). Development and Validation of a Brief Version of the Stigmatizing Situations Inventory. https://doi.org/10.1002/osp4.11
World Obesity. (2021). Weight Stigma | World Obesity Federation. 2021. https://www.worldobesity.org/what-we-do/our-policy-priorities/weight-stigma
Xie, B., Chou, C. P., Spruijt-Metz, D., Reynolds, K., Clark, F., Palmer, P. H., Gallaher, P., Sun, P., Guo, Q., y Johnson, C. A. (2006). Weight Perception and Weight-Related Sociocultural and Behavioral Factors in Chinese Adolescents. Preventive Medicine, 42(3), 229-234. https://doi.org/10.1016/j.ypmed.2005.12.013
Xu, X., Mellor, D., Kiehne, M., Ricciardelli, L. A., McCabe, M. P., y Xu, Y. (2010). Body Dissatisfaction, Engagement in Body Change Behaviors and Sociocultural Influences on Body Image among Chinese Adolescents. Body Image, 7(2), 156-164. https://doi.org/10.1016/j.bodyim.2009.11.003
